Fracture du radius / Fracture du poignet sous contrôle arthroscopique
Les fractures de l’extrémité inférieure du radius sont extrêmement fréquentes. Elles peuvent se voir à tous les âges. Les fractures non déplacées n’entraînant ni raccourcissement important ni modification de l’orientation du poignet sont traitées par immobilisation avec une orthèse.
En revanche, lorsqu’il existe d’emblée un déplacement très important entraînant un raccourcissement, une mauvaise angulation ou lorsque que la fracture est multi-fragmentaire et très instable, le traitement chirurgical s’impose.
Les examens complémentaires
Le bilan d’imagerie repose sur des radiographies de bonne qualité, de face et de profil strict qui permettront de préciser le type de fracture, le caractère comminutif c’est-à-dire avec de nombreux fragments, le caractère intra ou extra articulaire. Pour mieux préciser la fracture, un scanner peut parfois être nécessaire.

Le traitement
L’intervention chirurgicale est le plus souvent réalisée sous anesthésie locorégionale. Elle consiste à fixer chirurgicalement, par du matériel métallique, la fracture afin de restaurer l’anatomie. Plusieurs types de matériel d’ostéosynthèse peuvent être utilisés :
– Des broches (fines tiges métalliques pointues, permettant de traverser les fragments osseux pour les assembler les uns avec les autres) ;
– Des vis et une plaque adaptée au squelette du poignet
– (dans de très rares cas) Un fixateur externe qui correspond à des broches qui sont extériorisées et solidarisées à l’extérieur par un système de fixation.
Des radiographies de contrôle sont réalisées durant l’intervention.



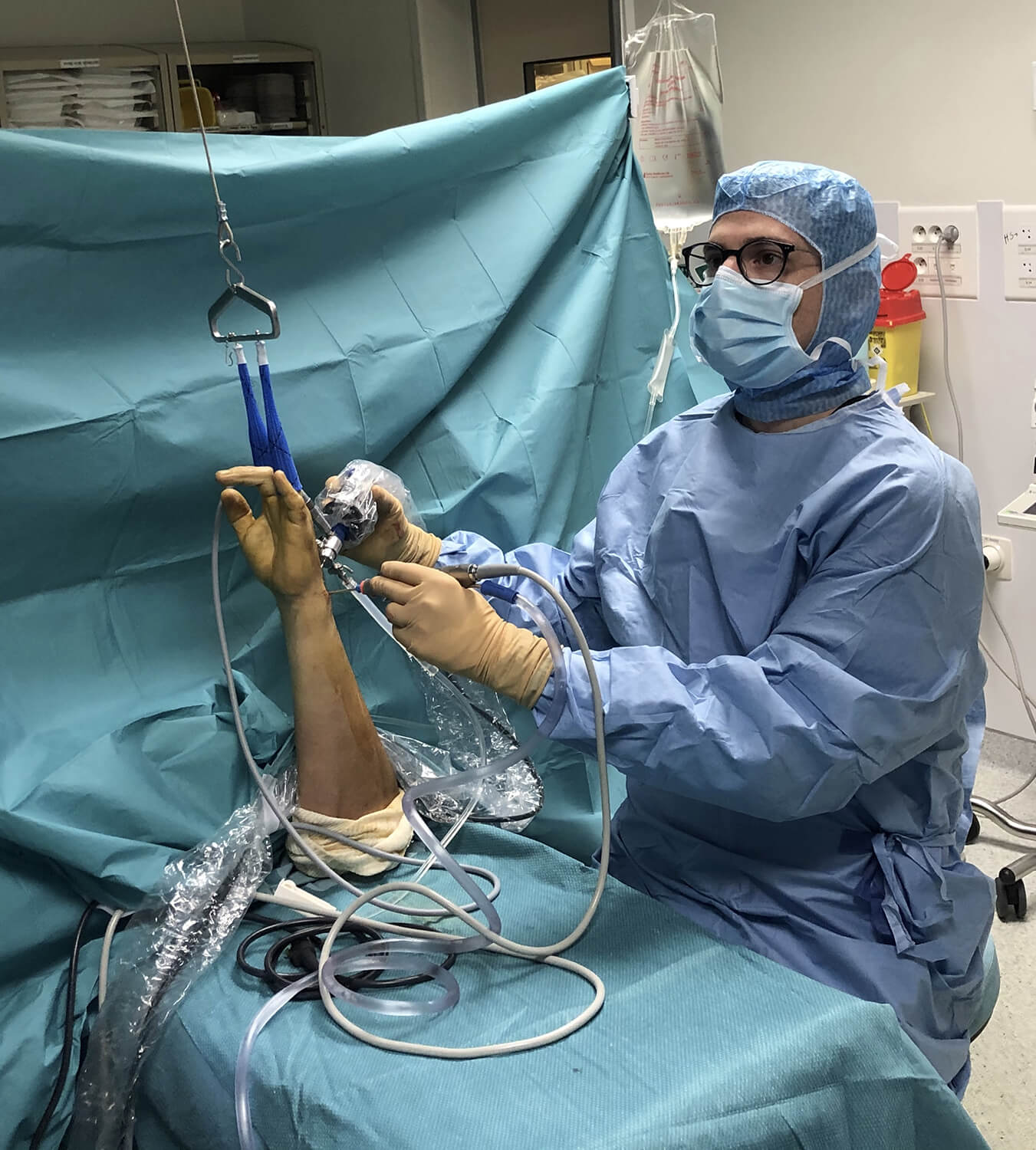
Contrôle articulaire de la fracture du radius et testing des ligaments par arthroscopie.
Il est recommandé d’associer un contrôle par arthroscopie avec une petite caméra pour vérifier que les fragments osseux ont été repositionnés au bon endroit. Également, les ligaments du poignet sont testés et réparés s’ils ont été lésés lors du traumatisme.
Publications d’articles
Article : Les lésions scapho-lunaires, luno-triquétrales et du TFCC dans les fractures articulaires de l’extrémité distale du radius : évaluation par arthroscopie et corrélation avec les différents types de fractures.
Dr S ROULET, et al.
Dans certains cas, le chirurgien pourra modifier son attitude au cours de l’intervention et utiliser un autre matériel que celui qu’il avait prévu et ce, en fonction des constatations opératoires.
Dans les fractures particulièrement complexes ou multi-fragmentaires, l’ostéosynthèse pourra ne pas être strictement anatomique, le but étant de conserver l’axe et la longueur du squelette.
Certains de ces matériels devront être retirés secondairement, une fois la consolidation obtenue (entre 6 semaines et 3 mois). C’est le cas des broches. Les plaques ne sont pas forcément retirées.
Après l’intervention
L’hospitalisation est le plus souvent ambulatoire. La mobilisation des doigts est immédiate. La surveillance ultérieure des pansements, la couverture anti-douleurs ainsi que les rendez-vous de contrôle vous seront indiqués au cas par cas par votre chirurgien. Une immobilisation est le plus souvent effectuée, sa durée dépend de la fracture, des conditions locales et de la stabilité́ de la fracture. Une rééducation secondaire est souvent indiquée, la durée de celle-ci est très variable, allant de plusieurs semaines à plusieurs mois.
Les broches sont laissées en général environ 6 semaines, le temps nécessaire pour la consolidation de la fracture. Puis elles sont retirées et aucun matériel ne subsiste, avec une rançon cicatricielle très faible.
Les plaques ne sont pas obligatoirement retirées sauf si elles deviennent gênantes.
Complications
La survenue d’un hématome est habituelle et ne constitue pas une complication.
L’algodystrophie
Rupture du long extenseur du pouce
Rupture de tendons des doigts
Les lésions de nerfs avoisinants la cicatrice
Adhérences au niveau du point de pénétration des broches
L’infection profonde est exceptionnelle
La cicatrice
Consolidation de la fracture
Le matériel
La liste n’est pas exhaustive et une complication particulièrement exceptionnelle peut survenir, liée à l’état local ou à une variabilité technique. Toutes les complications ne peuvent être précisées, ce que vous avez compris et accepté.
Les résultats à espérer
La consolidation osseuse est obtenue pour les fractures simples en 6 semaines. Ce délai peut être plus long dans le cas de fractures complexes : ce qui correspond à un retard de consolidation. Parfois les fractures peuvent ne pas consolider : c’est ce qu’on appelle une pseudarthrose. Dans ce cas une nouvelle intervention est indiquée et peut nécessiter une greffe osseuse.
La survenue de raideur articulaire et d’adhérence au niveau du foyer de fracture n’est pas, à proprement parler, une complication. En effet, l’hématome péri-fracturaire va s’organiser et devenir progressivement fibreux. Malgré une rééducation bien conduite, il y a toujours des adhérences tissulaires autour de la fracture, en particulier avec les tendons de voisinage, surtout les tendons extenseurs.
Ceci explique que, dans certains cas, il sera nécessaire de pratiquer une intervention secondaire de « ténolyse », c’est-à-dire une libération de ces adhérences afin de retrouver des amplitudes satisfaisantes. Lors de cette ténolyse, que l’on pratique dans un délai minimum de 4 à 6 mois après la fracture, on pourra, le cas échéant, retirer le matériel qui a servi à l’ostéosynthèse initiale, ce qui améliorera également le coulissement des tissus.
Quelques questions que vous devez vous poser ou poser à votre chirurgien avant de vous décider pour votre intervention
Pourquoi me recommandez-vous cette chirurgie particulièrement ?
Au bout de combien de temps pourrai-je reprendre mon travail ou mes activités sportives et quelle sera la durée totale de ma convalescence ?
Me recommandez-vous un second avis ?
Y a-t-il d’autres solutions chirurgicales pour mon cas et pourquoi ne me les recommandez-vous pas ?
Comment se passe l’acte chirurgical et en avez-vous l’expérience ? Quel est le temps opératoire ? Quelle est la durée de l’hospitalisation ? Aurai-je beaucoup de douleurs et comment la traiter ?
Si je ne me fais pas opérer, mon état va-t-il se dégrader ?
Quels sont les bénéfices pour moi à être opéré et quel résultat final puis-je espérer ?
Quels sont les risques et/ou complications encourus pour cette chirurgie ?


